来自以色列特拉维夫大学Sagol脑科学研究所的Libat Weizman等人在Neurology杂志上发文,探究大麻镇痛与脑连接改变的联系。共计15名患有慢性神经根疼痛的病人参与了一项随机、双盲的安慰剂对照试验。结果表明,THC(δ-9-四氢大麻酚)的实施显著降低了病人的疼痛,且THC引起的镇痛与前扣带皮层(ACC)和感觉运动皮层之间功能连接的减少相关。此外,降低程度可以预测实施THC的反应,图论分析也表明,疼痛加工区域的网络连接降低,尤其是与个体疼痛减轻相关的背外侧前额叶皮层。
关键词:大麻镇痛 功能连接 脑网络
大麻及其主要精神活性物质δ-9-四氢大麻酚(THC)可能存在的治疗作用在西医中引起强烈关注。目前,大麻最常用的医疗用途是治疗慢性疼痛。越来越多的证据表明,对于难以治愈的慢性疼痛,大麻可能是安全且有效的。然而,这种镇痛作用的大脑机制仍未可知。
最近的一项功能性神经影像学研究发现,THC减少了健康被试试验引发的急性疼痛,其镇痛作用与前扣带皮层(ACC)的活动减少有关。这一结果与已知发现相符,ACC中充满了受THC竞争性激活的大麻素-1受体。有趣的是,ACC中的大麻素受体在慢性神经痛的动物模型中降低了结合能力。这些发现表明,ACC可能在大麻素镇痛过程中起了重要作用。由于在慢性疼痛中,大麻引发镇痛的神经基础仍然知之甚少,我们通过评定主观疼痛等级,并使用fMRI测量ACC的静息状态大脑连接,来评估单剂量THC与安慰剂对慢性疼痛的镇痛作用。为此,我们设计了一项双盲、安慰剂对照的被试内平衡试验,研究对象是慢性下肢根神经疼痛病人。我们假设THC的实施可能降低病人的疼痛评级,并且该效应可能与ACC的功能变化相关联。
方法:
病人:17名患有慢性腰部根神经痛的病人参与了该研究(27-40岁;平均年龄33.3±3.9;均为男性)。由于月经相关的激素波动可能改变疼痛敏感性,女性被排除在外。纳入标准:下肢根神经疼痛超过6个月,中度至高度的慢性疼痛(100点的视觉模拟量表[VAS],得分超过40),而且没有其他已知的并发症。
17名参与者签订了书面知情同意书。病人是从特拉维夫某医疗中心的疼痛医学研究所招募。两名被排除,因为在第二次检查中不完全符合纳入标准。
研究程序:病人参与了一项随机、双盲、安慰剂对照试验,包括平衡了的两个阶段。在每个阶段,病人在舌下接受THC油或安慰剂油(0.2mg / kg,平均THC剂量=15.4±2.2mg)。随机化由专职医师使用密封信封网站完成。9名病人在第一次阶段接受了THC,在第二阶段接受了安慰剂,而6名病人接受了相反的治疗顺序。实验设计如图1所示。
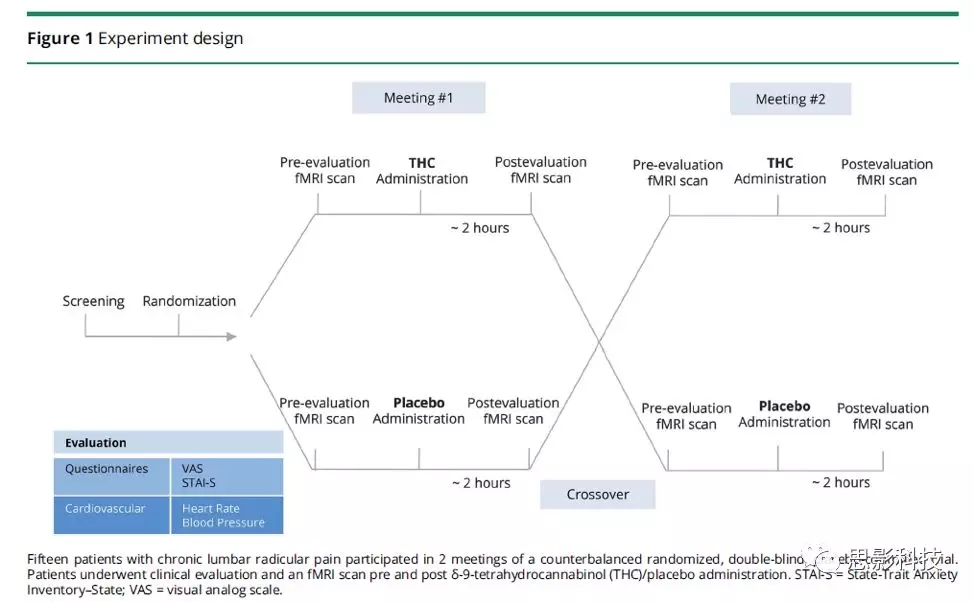
图1.实验设计。15名患有慢性腰根神经痛的病人平衡地参加了随机、双盲的安慰剂对照试验的两个阶段。在实施δ-9-四氢大麻酚(THC)或安慰剂给药前后,病人进行了临床评估和fMRI扫描。 STAI-S = 状态-特质焦虑量表-状态分量表;VAS = 视觉模拟量表。
在每个阶段,病人都进行基线的临床评估,包括0-100VAS疼痛评分,焦虑问卷(状态-特质焦虑量表-状态分量表[STAI-S])和心率(HR)和血压(BP)测量。随后,病人进行非任务的静息态fMRI扫描,之后再接受治疗(THC /安慰剂)。静息状态扫描持续6分钟,病人被要求闭上眼睛,休息和放松,但不能睡着。给药后1小时后,重复相同的步骤。在给药约2小时后进行第二次fMRI扫描(这是基于THC舌下吸收通常在2至3小时后显示最大血浆浓度)。两个阶段间隔至少一周,以保证THC治疗的消退期(平均周间隔= 2.9±3.3)。
fMRI数据采集:MRI数据采用西门子3TMRI扫描仪和20通道头部线圈获得。使用T2*加权的回波平面图像(44轴向)进行功能性扫描(隔层扫描,重复时间[TR]为3000毫秒,回波时间[TE]3毫秒,视野[FOV]220毫米,面内矩阵分辨率96×96,体素尺寸2.3×2.3×3.0毫米,切片厚度3毫米,角度90度)。结构像扫描为T1加权磁化快速梯度回波结构图像(TR为1,860毫秒,TE为2.74毫米,FOV为256毫米,面内矩阵分辨率256×256,体素尺寸1×1×1 毫米,切片厚度1毫米,角度8°)。
数据分析
行为和生理测量
使用STATISTICA 10进行行为和生理测量的统计分析。对于VAS,STAI-S和心血管测量(HR和BP),采用被试内重复测量方差分析来评估治疗(THC,安慰剂)和状态(前,后)之间的交互作用和简单主效应。对于每个试验参与者,在每种治疗条件下,疼痛减轻被定为干预后VAS评分和干预前VAS评分之间的差异。这些VAS减法值作为个体疼痛改善指标用于随后的分析中,即,值越负,疼痛改善越高。
fMRI数据分析
预处理和功能连接分析:使用SPM12软件和conn进行。
预处理包括:去除功能数据的前18秒,时间层校正,运动校正,空间标准化,使用6毫米高斯核进行空间平滑,0.008-0.15Hz的带通滤波;对于被视为混淆因素的噪声信号,如白质,CSF和运动伪像,采用基于成分的方法(CompCor)消除。此外,回归掉被视为运动异常值的图像。异常值使用ART工具箱来检测,并将其定义为运动大于2毫米或信号强度变化大于9SD。
基于ROI-wise的功能连接,计算ACC与大脑其余部分之间的静息态BOLD信号时间序列的时间相关性。由慢性神经痛的激活可能性估计(ALE)荟萃分析得出的ACC峰坐标,被定义兴趣区(ROI)。使用Lancaster变换将坐标从Talairach空间转换为MNI空间,并且生成半径3毫米的小球(MNI坐标为2,30,29)。
对于每个被试,通过从种子点中提取时间信号,并计算该时间信号与所有其他体素的时间信号之间的皮尔逊相关系数,产生第一层相关图。使用Fisher变换将相关系数转换为正态分布的z分数,以便进行第二层一般线性模型分析。
为了评估疼痛减少相关的连接变化,每个被试在每个阶段(前,后)的第一层连接图被用于全脑回归分析,其中疼痛减少为协变量。治疗后与治疗前的对比图像(post> pre)被用于检验治疗状态(post)相比于基线状态(pre)的变化。在该分析中,对在未校正的p<0.001的阈值高度和在cluster水平上校正的FDRp<0.05的阈值范围中存活的团块进行报告。使用SPM解剖工具箱进行连接图的解剖定位,激活区被分配到最可能的组织区域。
图论分析
对从慢性神经痛的ALE荟萃分析中提取的9个区域进行图论分析,包括鳃盖(次级躯体感觉皮层[SII]),脑岛,丘脑,壳核,ACC,中扣带皮层(MCC)和背外侧前额叶皮质(DLPFC)。杏仁核,作为情绪加工中心枢纽,因其在持续性疼痛和慢性疼痛中具有重要作用,也与人类的大麻素镇痛有关,被囊括在分析范围内。左、右杏仁核是从Neurosynth上基于词条的荟萃分析中提取的。总计包括11个兴趣区。
对于每个被试而言,从每个ROI中提取BOLD时间信号,并计算其时间信号与所有其他ROI的时间信号之间的相关系数。然后对ROI到ROI相关矩阵进行二值化处理,其中存在连接的赋值为1,而网络节点间不存在功能连接赋值为0。二值化处理时以cost value(K)为阈值。Costvalue用来衡量每个ROI的连接占网络中所有连接的比例,阈值被确定为K=0.45。
后续计算了脑网络的整合(全局效率)和分离(局部效率和聚类系数):全局效率,每个ROI与所有其他ROI之间的最短路径长度的倒数的平均值。连接数量最少的最短路径长度,从一个ROI到另一个ROI,必须横穿。因此,具有高全局效率的网络将高度整合,节点之间的路径始终很短。局部效率为给定ROI与相邻的ROI之间全局效率的平均。聚类系数是给定ROI与相邻ROI的连接比例。总而言之,局部效率和聚类系数是衡量ROI在多大程度上是局部团块的一部分。使用被试内重复测量方差分析来计算治疗(THC,placebo)和状态(前,后)之间网络指标上的交互作用。回归分析用于检验治疗后的网络变化(后>前),治疗后疼痛减少(后>前)为协变量。这些分析通过FDR,p <0.05进行校正。
结果
行为结果
和假设一致,与安慰剂相比,使用THC后疼痛显著降低了,fMRI扫描之前和之后,给药后约2小时后,主观知觉到的持续疼痛(VAS评分)(交互作用F1,14 = 5.9,p <0.05,简单效应p <0.005,THC post-pre = 18.8±5.6,安慰剂post-pre = 8.7±5.5;图2)。与安慰剂相比,THC实施后焦虑和心血管测量值没有发生显著变化。
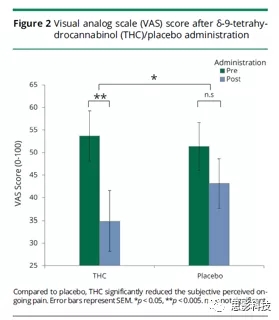
图2.在实施δ-9-四氢大麻酚(THC)或安慰剂给药之后的视觉模拟量表(VAS)得分。与安慰剂相比,THC显著降低了主观感觉的持续疼痛。误差棒代表了SEM。 *p < 0.05,**p < 0.005。n.s = 不显著。
功能连接结果
为了检验THC镇痛作用与ACC的功能变化间的关联,病人的疼痛评级作为种子点-全脑功能连接回归分析中的协变量。ACC兴趣区作为种子点,通过THC实施前后静止态扫描的对比图像(前<后)来检验功能连接的变化。结果发现ACC与感觉运动皮层之间的功能连接降低,与THC治疗后的主观疼痛评级降低相关(图3)。
发现了感觉运动皮层内的三个团块:右侧和左侧次级躯体感觉皮层(SII)和右侧运动皮层(M1)(右侧SII[区域OP4,OP1:MNI 坐标 64,-16,20;121个体素, T(13)= 8.92,簇p-FDR = 0.0023];左SII [区域OP4,OP1:MNI坐标66,-20,22; 67体素,T(13)= 7.77,簇p-FDR = 0.0286];和右M1 [区域4a:MNI坐标30,-16,64; 95体素,T(13)= 7.22,簇p-FDR = 0.0081]。报告了每个区域局部最大值的MNI坐标)。
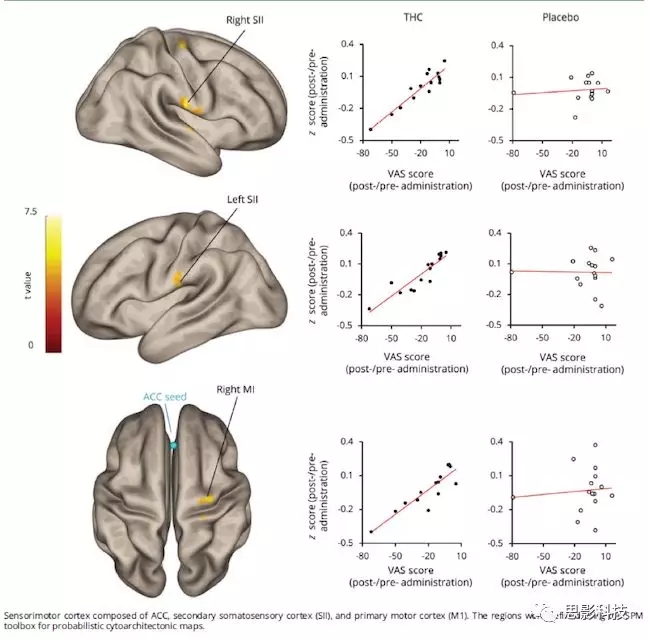
图3,在实施δ-9-四氢大麻酚(THC)后,前扣带皮层(ACC)与感觉运动皮质之间的种子点--全脑的功能连接降低,以视觉模拟量表评分降低为协变量。感觉运动皮层包括ACC,次级躯体感觉皮层(SII)和初级运动皮层(M1)。
功能连接降低与疼痛评分降低之间的关系用β系数来表示。重要的是,在安慰剂条件下,疼痛评级的变化与ACC种子点-全脑功能连接性-变化之间没有关系。为了进一步检查THC给药后发现关联的不同成分,进行事后分析检验THC治疗前的大脑功能连接,与THC治疗前的疼痛评级以及THC治疗后疼痛的缓解(post-pre)相关。THC治疗前ACC功能连接和疼痛评级之间没有相关(图4A)。相反,THC治疗前ACC与左,右SII和M1的功能连接与THC给药后疼痛评分的改善存在相关(皮尔逊相关系数分别是r = 0.679,p <0.01, r = 0.66,p <0.01,和r = 0.8,p <0.005,图4B)。
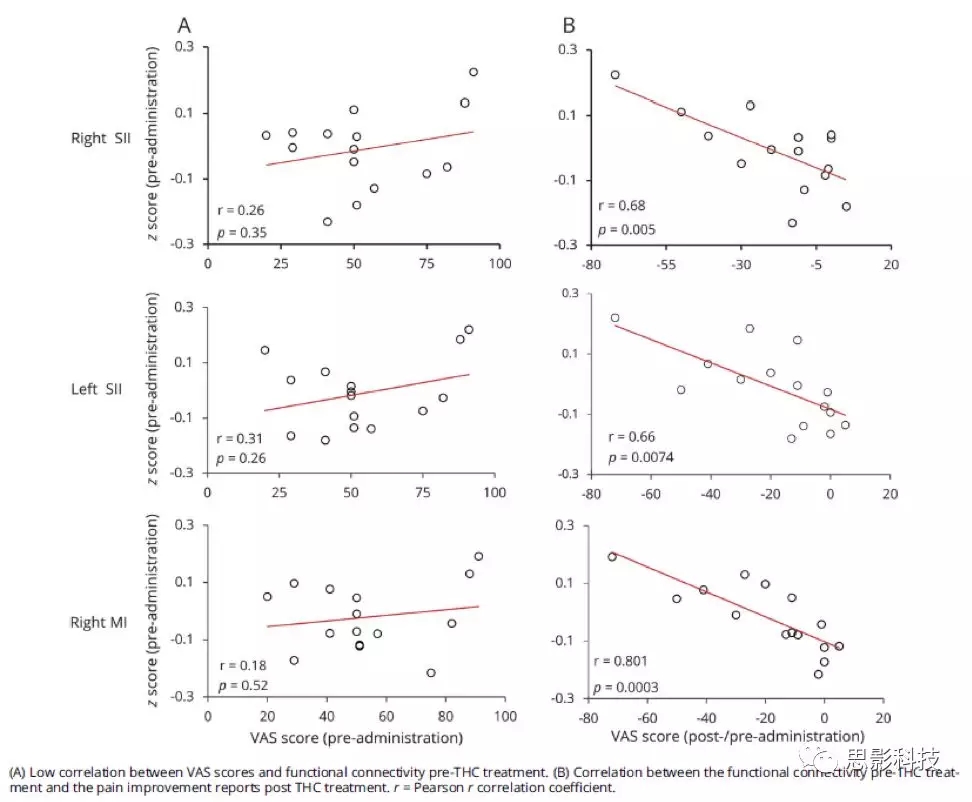
图4. 前扣带皮层(ACC)与右侧次级躯体感觉皮层(SII),左侧SII和右侧初级运动皮层(M1)的功能连接,与δ-9-四氢大麻酚(THC)治疗前后的视觉模拟量表(VAS)评分的相关。(A)VAS评分与THC治疗前功能连接之间的低相关性。(B)THC治疗前功能连接和THC治疗后的疼痛改善报告之间的相关性。 r = 皮尔逊相关系数。
图论结果
结果显示,慢性疼痛网络一部分区域内的功能连接发生变化,促使我们使用图论指标进一步检验慢痛网络所有成分之间的功能变化。当比较THC和安慰剂治疗效果时,发现MCC的全局效率发生了显著变化(图5;交互作用F1,14 = 3.05,p-FDR= 0.0477)。
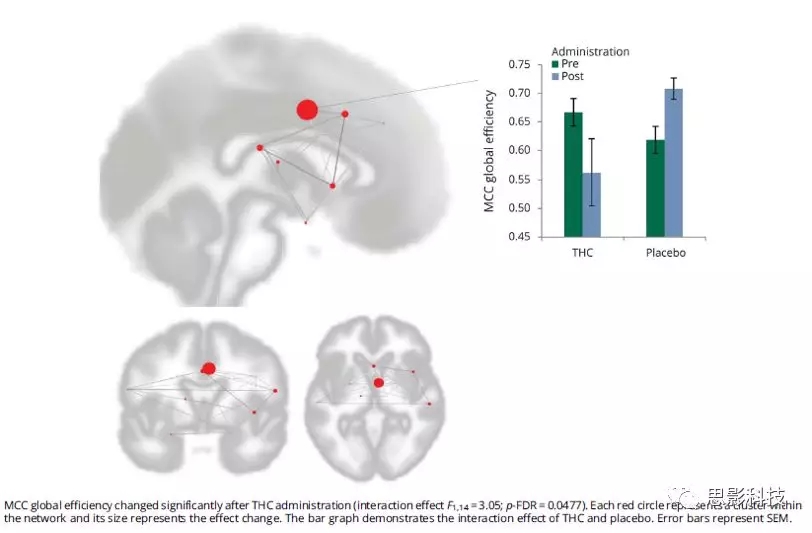
图5.δ-9-四氢大麻酚(THC)/安慰剂实施后,中扣带皮层(MCC)的全局效率变化。THC实施后,MCC全局效率显著改变(交互作用效应F1,14 = 3.05; p-FDR = 0.0477)。每个红色圆圈代表网络中的一个团块,其大小代表效应变化。 条形图显示了THC和安慰剂的交互作用。 误差棒代表SEM。
局部效率和聚类系数测量了给定兴趣区在多大程度上是局部网络一部分。在整个网络以及右侧DLPFC团块上,两项指标均减少(局部效率:T13 = 2.33,p = 0.018,聚类系数:T13 = 2.72,p = 0.0087,图6),与THC给药后疼痛评分的降低相关(DLPFC的局部效率:T10 = 3.31,p-FDR = 0.0435,DLPFC聚类系数:T10 = 3.34,p-FDR = 0.0037,图6)。在安慰剂给药条件上,没有发现这种关联。
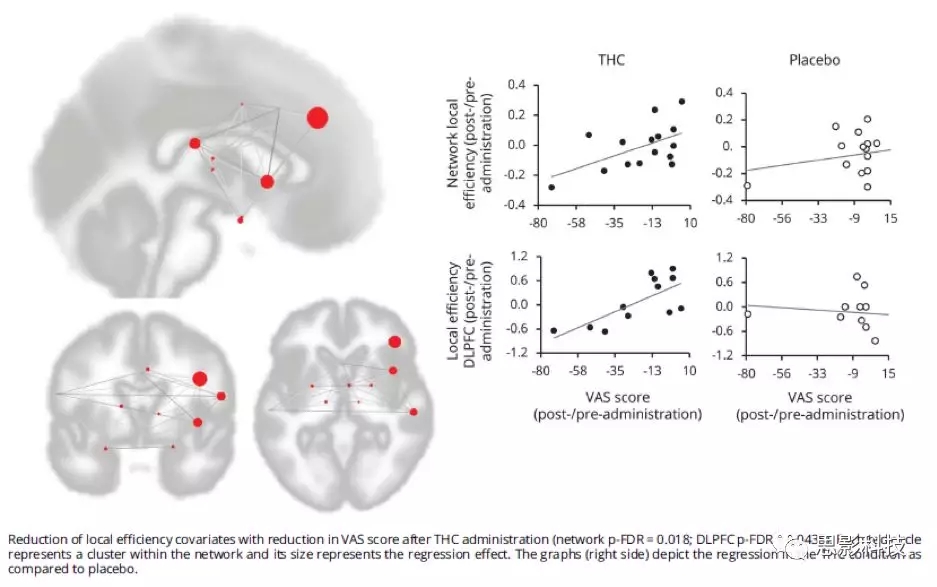
图6. δ-9-四氢大麻酚(THC)实施后,慢痛网络结构和右半球背外侧前额叶皮质(DLPFC)的局部效率降低,以视觉模拟量表(VAS)评分降低为协变量。THC实施后,局部效率降低,以VAS评分减少为协变量(网络p-FDR = 0.018; DLPFC p-FDR = 0.0435)。每个红色圆圈代表网络内的一个团块,其大小代表回归效果。这些图表(右侧)描述了与安慰剂相比THC条件下的回归。
总结:本研究采用静息态磁共振技术,通过对慢性神经根疼痛病人实施δ-9-四氢大麻酚(THC)/安慰剂来检验大麻素镇痛在慢痛中的神经机制。与安慰剂相比,THC的实施显著减轻了病人的疼痛,且THC引起的镇痛与前扣带皮层(ACC)和感觉运动皮层之间功能连接的减少相关。图论分析也表明疼痛加工区域的网络连接降低,尤其是与个体疼痛减轻相关的DLPFC。
参考文献:Weizman L, Dayan L, Brill S, et al. Cannabis analgesia in chronicneuropathic pain is associated with altered brain connectivity[J]. Neurology,2018, 91(14): e1285-e1294.

欢迎微信扫码关注思影科技
关注脑影像科研进展
获取原文:关注“思影科技”公众号,回复“原文”或“培训”,获取原文pdf及补充材料下载链接,同时欢迎浏览我们的课程通知以及数据处理业务介绍。(直接点击下文字即可浏览):
第十一届功能磁共振数据处理基础班
第七届磁共振脑网络数据处理班
第二届脑功能磁共振提高班暨任务态fMRI专题班
第三届磁共振ASL(动脉自旋标记)数据处理班
第四届磁共振脑影像结构班
第六届磁共振弥散张量成像数据处理班
更新通知:第一届脑磁图(MEG)数据处理学习班
第九届脑电数据处理基础班
第三届脑电信号数据处理提高班
第一届眼动数据处理班
第四届近红外脑功能数据处理班
数据处理与招聘:
思影数据处理业务一:功能磁共振(fMRI)
思影数据处理业务二:结构磁共振成像(sMRI)
思影数据处理业务三:ASL数据处理
思影数据处理业务四:EEG/ERP数据处理
招聘公告:脑影像数据处理工程师
